Torbiel Rathkego należy do najczęstszych torbielowatych guzów przysadki. Guzy te nie są guzami nowotworowymi, a jedynie pozostałościami rozwojowymi, które w rzadkich przypadkach mogą przekształcić się w objawowy torbielowaty guz.
Torbiel Rathkego powstaje na skutek nieprawidłowego lub nieco odmiennego niż typowo zakończenia rozwoju przysadki.
Zrozumienie tego rozwoju pozwala na zrozumienie etiologii torbieli.
Przysadka rozwija się z dwóch zawiązków o odmiennym pochodzeniu, tylny płat powstaje jako wypustka pierwotnego mózgu ( podwzgórza), przedni płat powstaje z uchyłka stropu pierwotnej jamy ustnej/gardła zarodka. Uchyłek ten w postaci przypominającej kieszonkę łączy się z wypustką mózgową, kieszonka odsznurowuje się od światła jamy ustnej tworząc rodzaj pęcherzyka. Ściana tylna pęcherzyka zrasta się z tylnym płatem – jego zawiązkiem przedni ściana grubieje poprzez przyrost komórek – w ten sposób powstaje przedni płat przysadki. Światło wspomnianego pęcherzyka powinno ulec zarośnięciu lub przetrwać w postaci mikroszczeliny – tzw. Szczeliny Rathkego.
W przypadkach gdy światło pęcherzyka z kieszonki gardłowej( Rathkego nie ulega inwolucji ) mówimy wówczas o torbieli płata pośredniego ( zwyczajowo do 5 mm) lub torbieli Rathkego – zwykle powyżej 5 mm.

Rozwój przysadki – schamt – położneie torbieli Kieszonki Rathkego. Ilustracja na podst. Laws ER, Ezzat S, Asa SL, et al, eds. Pituitary Disorders: Diagnosis and Management. 1st ed. Copyright 2013 John Wiley & Sons, Ltd. Published 2013 by John Wiley & Sons, Ltd.
Światło torbieli w trakcie procesu rozwojowego wysłane jest nabłonkiem – to warstewka komórek pokrywającej wszystkie przewody, jamy i drogi w naszym ciele.
Komórki te powinny ulegać atrofii w wyniku zanikania samej torbieli, często jednak gniazda takich komórek znajdują się miejscach w których zanikła torbiel ( lejek przysadki, okolica pogranicza płata przedniego i tylnego). Ponadto komórki nabłonkowe wyściełają wnętrze przetrwałej torbieli Rathkego oraz są źródłem powstania łagodnego rozrostu nowotworowego jakim jest Czaszkogardlak.
Jak często stwierdzane są torbiele Rathkego ?
W seriach badań autopsyjnych torbiele takie stwierdzane są u 13 -20% ludzi. W badaniach przesiewowych z użyciem MR torbiele Rathkego rozpoznawane bywają nieco rzadziej, zwykle u ok. 2-5 % badanych pacjentów, a częstość ich występowania wzrasta z wiekiem.
Wśród operowanych z powodu guzów przysadki i siodła tureckiego torbiele Rathkego stanowią od 2-10% w zależności od serii i ośrodka.
Grupą wiekową, w której najczęściej rozpoznawane są objawowe torbiele Rathkego to pacjenci pomiędzy 30 – 50 rokiem życia, nieznacznie częściej torbiele obserwowane są u kobiet.
Większość torbieli Rathkego jest bezobjawowych ( ok. 90%), w przypadkach guzów o większych rozmiarach objawy występują częściej.
Najczęstszymi objawami torbieli Rathkego są :
- Bóle głowy ( uporczywe >5 dni /tyg.)
- Zaburzenia widzenia na skutek ucisku skrzyżowania wzrokowego
- Zaburzenia hormonalne będące skutkiem ucisku przedniego i tylnego płata przysadki.
Wśród objawów endokrynologicznych najczęściej spotykana jest hiperprolaktynemia oraz niedobór hormonu wzrostu, niedoczynność osi kortykotropowej i gonadotropowej spotykane są rzadziej.
Klinicznie chorzy skarżą się na osłabienie, złą tolerancję wysiłku, obniżone libido, impotencję, wtórny brak miesiączki lub nieregularne miesiączki. Dysfunkcja tylnego płata przysadki (moczówka prosta) spotykana jest w zakresie od ok. 3-20 % pacjentów z torbielami Rathkego.
Zaburzenia widzenia są typowe dla torbieli o rozroście śród i nadsiodłowym lub wyłącznym rozroście nadsiodłowym obserwuje się je u ok. 10-40 % pacjentów.
Czaszami torbiel może ulec zakażeniu lub aseptycznemu zapaleniu, wówczas objawu nasilają się i mogą przebiegać z objawami infekcji lub objawami przypominającymi zapalenie opon.
Diagnostyka Obrazowa
Torbiele przysadki rozpoznawane są w badaniach obrazowych – MR lub TK. Badaniem z wyboru jest MR przysadki. W badaniu tym torbiele mają zmiany sygnał zależny od charakteru treści torbieli ( treść śluzowo- białkowa, koloid z wtrętami i złogami cholesterolu, treść surowicza itp.) Sygnał torbieli może być hipointensywny lub hiperintensywny w podstawowych sekwencjach MR ( T1 i T2). Charakterystyczne jest położenie torbieli pomiędzy płatem przednim i tylnym lub wytwarzanie pseudotorebki wokół torbiel ze ścieńczanej wzmacniającej się kontrastem przysadki. Sama zawartość torbieli nie ulega wzmocnieniu. Rzadkie są przypadki w których torebka torbieli ulega pogrubieniu i wzmacnianiu się zwykle na skutek infekcji lub przemianie nabłonka w inny rodzaj ( metaplazja), takie torbiele traktuje się jako torbiel atypowe.
Bezobjawowe torbiele wymagają obserwacji w badaniach MR – w większości ( ok. 75 -80% ) przypadków torbiele nie powiększają się, wzrost obserwowany jest w ok. 5 % przypadków, czasami torbiele zmieniają charakter sygnału lub ulegają inwolucji.
Ponadto typowa dla torbieli Rathkego jest obecność złogów o charakterze litym nie ulegających wzmocnieniu ( obserwowane w ok. 50 % przypadków ), drugim objawem w badaniu MR jest charakterystyczne osadzenie niektórych torbieli w wyżłobionym przez torbiel zagłębieniu w przednim płacie przypominającym osadzenie gotowanego jajka w kieliszku.
Torbiel Rathkego w badaniach obrazowych różnicowana jest z torbielowatymi gruczolakami przysadki lub czaszkogardlakami.
Dość często z uwagi na podobieństwo sygnału niektórych torbieli do obraz świeżej krwi lub skrzepu torbiel Rathkego opisywana jest jako udar krwotoczny gruczolaka.
Leczenie torbieli Rathkego
Leczenie objawowych torbieli jest operacyjne. Operacja polega na opróżnieniu zawartości torbieli oraz częściowej resekcji torebki torbieli. Torebka ta jest często cienką poniżej 0.5 mm błonka która jest w mocnym zroście z przednim i tylnym płatem przysadki. Jej resekcja i „odklejenie” od wnętrza przysadki jest często trudne i niesie za sobą ryzyko mikrouszkodzeń samej przysadki, a w szczególności płata tylnego. Dlatego tez w celu minimalizacji ryzyka rutynowo usuwany jedynie część torebki co niestety wpływa na możliwość wznowy torbieli.

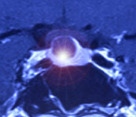
Treść torbieli Rathkego w obrazach środ-operacyjnych – widoczne opróżnianie treści Torbieli z siodła, zwraca uwage róznorodność makroskopowa treści torbieli.
Przy takim dość ostrożnym postępowaniu odsetek ponownego zebrania się torbieli sięga ok. 20 %. Ponowne pojawienie się torbieli jednak bez wcześniejszych objawów nie jest wskazaniem do re-operacji.
Bardziej agresywne postępowanie operacyjne tj. usuwanie całej torebki nawet z fragmentami przysadki niesie za sobą ryzyko niedoczynności i moczówki prostej, ale znacząco zmniejsza ryzyko wznowy do ok. 2- 5%.
Podsumowując
- Torbiel Rathkego jest względnie często obserwowaną patologią przysadki /2-10% pacjentów bezobjawowych/
- Nie jest to guz nowotworowy – nie stanowi zagrożenia onkologicznego
- Objawowa torbiel może wymagać leczenia neurochirurgicznego
- Wyniki leczenia są dobre, ale u ok. 10-20 % chorych torbiel może nawrócić ryzyko re-operacji jest niewielkie 5-10 % w ciągu 5 lat obserwacji.
- Bezobjawowe torbiele nie wymagają leczenia, a jedynie obserwacji – w ok. 5-10 % mogą zanikać ! w 80-90% są stabilne .
- Torbiele Rathkego do 5mm często nazyane są torbielami płata pośredniego przysadki zwykle nie wymagają leczenia i nie powodują istotnych objawów